肾癌作为恶性程度较高的肿瘤,除原发病灶外,常常在身体其他部位出现转移灶,成为转移性肾癌(mRCC)。数据表明,肾癌最常见的转移器官是肺部、骨、肝、肾上腺,一旦出现转移,就预示着到了晚期。这时,控制疾病进一步发展,提高生存期就显得尤为重要了。
针对转移性肾癌,近年来的科学研究取得了较多进展。目前,K药(帕博利珠单抗)联合阿昔替尼被推荐用于转移性肾癌的一线治疗。与其他肿瘤不同的是,对肾癌患者来讲,肾脏细胞的破坏极有可能引起肾功能恶化,到终末期肾病(ESRD)时,往往需要透析治疗。
透析可能会影响到体内药物浓度,药物浓度过低会使疗效下降,而浓度过高则会加重毒副反应的发生情况。那么,针对终末期肾病的转移性肾癌,能否接受K药联合阿昔替尼治疗呢?下面的案例,癌度带大家一起看看。
病例故事
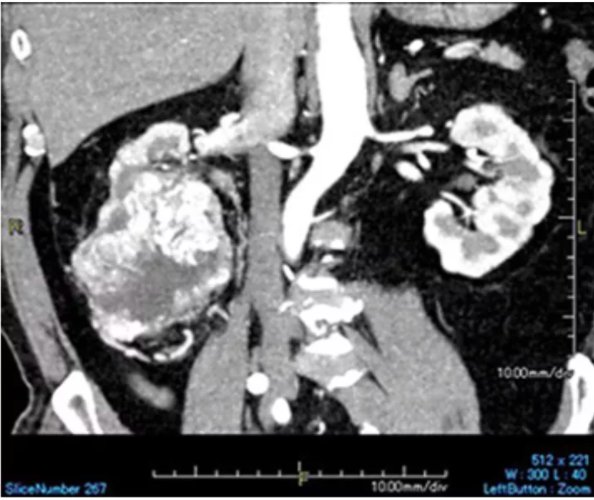
王先生在15年前因出现血尿入院检查。CT显示他的右肾病灶直径有8.5cm(图1),并存在周围脂肪组织浸润,还好并没有淋巴结及远处转移。随后,他接受了腹腔镜右肾切除术,诊断为“右侧RCC(透明细胞癌),pT3期”。
文章插图
图1. 首次随访时增强CT显示的右肾肿瘤
手术后,王先生按照医生的要求进行术后随访。7年后, CT上显示左肾下极看到一个小的高吸收区(图2)。进一步的MRI检查提示这一肿物直径有2.4cm,考虑肾癌复发了,需要接受临床治疗。这时,通过常规肾功能检查,医生同时注意到王先生的血清肌酐水平逐渐升高。由于是局部复发,医生为王先生推荐进行左肾新发病灶的立体定向放射治疗。

文章插图
图2. 首次复发时平扫CT显示的左肾肿瘤
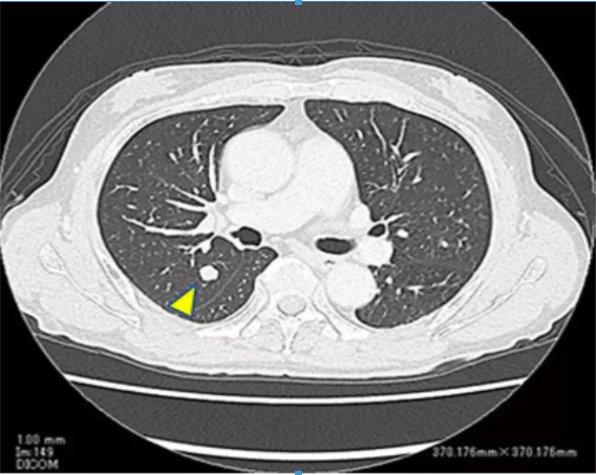
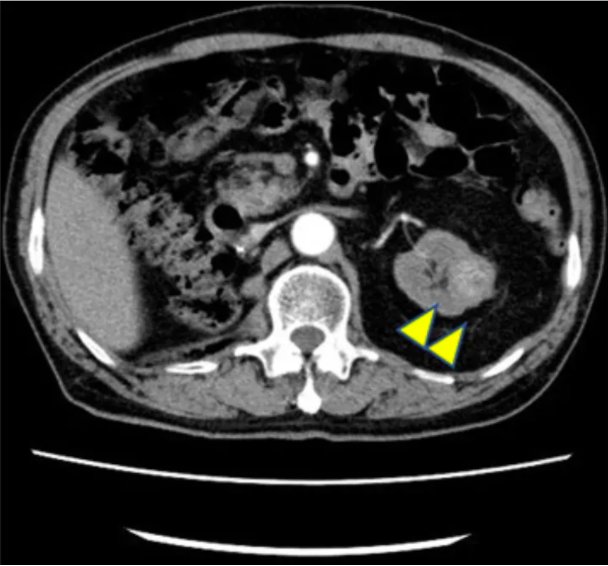
治疗后,王先生左肾新发病灶逐步缩小了。然而,不幸的是,王先生的肾功能发生了急剧恶化,血清肌酐升高至9 mg/dL,需要接受血液透析治疗。透析治疗开始后,医生继续对王先生的左肾及其他部位情况进行随访。发现王先生的左肾上极、肺部出现了新的转移灶,疾病再次出现了进展(图3、图4)。针对这两个新发病灶,医生分别进行了放射治疗,病灶控制住了,没有进一步增大。
文章插图
图3. 第二次复发时平扫CT显示的肺转移
文章插图
图4. 第二次复发时平扫CT显示的左肾肿瘤
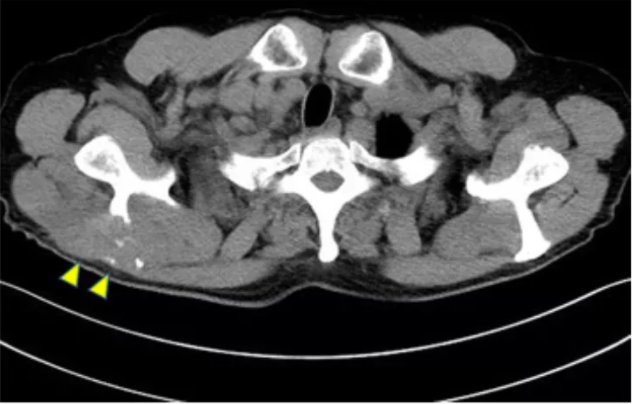
不料转移性肾癌的恶性程度太高,在放疗结束两年后的一次常规评估中,医生通过CT发现王先生右侧肩胛骨出现了新的软组织肿块,伴有骨质破坏,通过PET-CT,医生证实了这是骨转移病灶(图5、图6)。
文章插图
图5. 平扫CT显示的右侧肩胛骨转移

文章插图
图6. 骨扫描提示右侧肩胛骨转移
骨转移提示肿瘤发生了更为严重的远处转移,这时,需要进行全身性治疗。由于王先生是血液透析患者,全身抗肿瘤应用必须格外谨慎。医生评估后,建议王先生尝试进行一线K药(200mg,每3周1次)联合阿昔替尼(每日10mg)治疗,并进行密切监测。
刚开始治疗的两个月内,王先生透析过程中出现了血压增高和偶发疲乏感,以及C反应蛋白升高,医生将其阿昔替尼的剂量进行了调,到每日4mg。随访的半年时间内,王先生在接受透析治疗期间,一直接受K药联合阿昔替尼这一方案治疗,没有出现明显的免疫相关不良事件(图7)。

文章插图
图7. 帕博利珠单抗应用、阿昔替尼剂量调整及不良事件发生时间轴
小结与启示
K药联合减量阿昔替尼治疗方案,对王先生是有效、安全的,至少在随访6个月的时间内没有观察到明显的免疫相关毒性。尽管是个例,这对终末期肾病的转移性肾癌的临床诊疗来讲,是一个值得参考的临床病例。
【 患者|案例:透析的晚期肾癌患者能否应用免疫联合靶向治疗?】 个体化诊治是肿瘤患者治疗的重要原则,根据入排严谨的大型临床研究得到的药物应用适应症,在临床复杂、多变的情况下,需要根据患者具体情况确定治疗策略。对于终末期肾病的转移性肾癌患者,应在严密监测患者一般状况的前提下,听从多学科意见,逐步调整用药方案及剂量,做到疗效和安全性二者间的权衡。
参考文献:Yuki Katsumata, et al. Combination Therapy of Pembrolizumab plus Axitinib for a Patient on Hemodialysis with Metastatic Renal Cell Carcinoma: A Case Report. Case Rep Oncol 2021;14:1522-1529.
- 一个治疗强迫症和恐惧症的案例,释放情绪做真实的自己才会疗愈
- 血液透析|“伟大的白衣天使,肾友们为您点赞啦”透析老人春节前写歌致谢医护人员
- 尿毒症|尿毒症患者,在饮食上有什么讲究?牢记这6大注意事项
- 小涛|为患者取出“潜伏”8年的眼内异物
- 健康|这3类慢性疾病患者如何健康过年
- 病区|新疆霍尔果斯市疫情:在院患者病情平稳、逐步好转
- 重症医学科|州二院运用CRRT治疗新技术挽救患者生命
- 变异株|山西大同确诊患者所感染病毒属于德尔塔变异株
- 糖尿病|市中医院内分泌科主任谢荣鑫谈:如何让慢性病患者健康快乐过春节
- 销售|深圳将试点互联网处方药销售,慢病患者可就近取药
